1、糖尿病慢性并发症的分类
①、大血管:心脑血管病、下肢血管病变
②、糖尿病足
③、微血管:糖尿病视网膜病变、糖尿病肾脏病变、糖尿病神经病变
2、糖尿病的流行病学
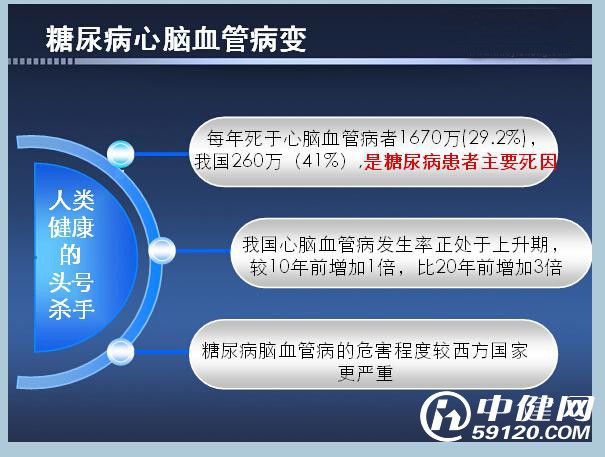
①、糖尿病患者容易并发动脉粥样硬化
②、冠心病、脑血管及周围血管病病变的危险性大大增加
③、发生早、发展快、范围广
④、是糖尿病人致死和致残的主要原因
3、糖尿病慢性并发症致死致残率高
①、眼:工作年龄成人致盲的第一位原因1
②、肾:终末期肾病的首要原因4
④、外周神经系统:非创伤性下肢截肢的第一位原因
⑤、心脏,冠脉循环:糖尿病患者每10人中有8人死于心血管事件
⑥、外周神经系统:非创伤性下肢截肢的第一位原因
⑦、下肢(外周血管疾病)
⑧、糖尿病足
二、常见糖尿病慢性并发症
(一)、糖尿病心脑血管病




(二)、糖尿病肾病
1、糖尿病肾脏疾病的筛查排除
如有以下情况,糖尿病患者的慢性肾脏疾病很可能不是糖尿病导致:
①、没有视网膜病变
②、低或快速下降的GFR
③、快速增加的蛋白尿或肾损害症状
④、难治性高血压
⑤、存在急性尿沉渣
⑥、其他系统性疾病的症状或ACEI或ARB治疗后2-3个月内GFR减少>30%
2、糖尿病肾病的治疗原则
①、低盐低蛋白优质蛋白饮食,应以优质动物蛋白为主(肾功能正常者蛋白质摄入量0.8g/kg·d; 肾小球滤过率下降者蛋白摄入量为0.6~0.8g/kg·d)。
②、控制血糖,尽可能使血糖控制在正常水平
③、控制血压,优先使用血管紧张素转换酶抑制剂;最好140/80mmHg以下;
④、纠正血脂紊乱 、控制蛋白尿、戒烟、抗凝、改善微循环等
(三)、糖尿病视网膜病变
1、特点:
①、是导致成年人群失明的主要原因
②、可出现视网膜出血,视网膜微血管异常,黄斑水肿等
2、危险因素
①、主要:糖尿病病程,血糖控制不良,高血压及血脂紊乱
②、其他:妊娠,糖尿病肾病
3、接受眼科检查的首诊和随诊时间
①、1型糖尿病:发病3年后首诊,每年1次随诊
②、2型糖尿病:确诊时首诊,每年1次随诊
③、妊娠糖尿病:妊娠前或妊娠初3月首诊;随诊:NPDR中度:每3~12个月, NPDR重度:每1~3个月
4、糖网(DR)-新失明病人主要原因
①、致病因素:病情、病程、发病年龄
②、病程5年内:眼底病变不常见
③、病程10年:50%眼底病变
④、病程20年:80-90%眼底病变
5、糖尿病性视网膜病变眼底表现
①、微血管瘤
②、出血(点状、斑状、火焰状)
③、渗出(硬性、软性)
④、视网膜血管病变
⑤、黄斑病变
⑥、玻璃体病变
⑦、视神经病变
6、糖网病致盲三大因素
①、玻璃体出血
②、视网膜脱离
③、虹膜新生血管及新生血管性青光眼
7、糖尿病视网膜病变治疗原则
①、严格控制血糖、血压、血脂及戒烟
②、药物治疗 醛糖还原酶抑制剂、抗氧化剂等
③、视网膜光凝——视网膜出血、黄斑病变
(四)、糖尿病周围神经病变
①、糖尿病诊断后的10年内常伴糖尿病神经病变发生,近60%~90%的病人有不同程度的神经病变,30%~40%的人无症状
②、吸烟、年龄≥40岁及血糖控制差的发病率更高
③、良好的血糖控制可延缓发生与进展
1、糖尿病神经病变的主要危害
①、无痛性心肌梗塞,猝死
②、糖尿病足
③、生活质量下降:痛觉过敏、麻木、胃肠道食物不耐受、便秘-腹泻交替、神经性膀胱、性功能丧失
2、病因和发病机制
病因及发病机制目前尚未完全明了,目前认为主要是以下因素共同作用的结果:代谢因素、血管因素、神经营养因子缺乏、免疫因素、遗传因素、Diabetic、Neuropathy
糖尿病神经病变的病因和发病机制尚未完全阐明,高血糖是一个重要因素,但已知并非单一因素所致 。近年来糖尿病并发症的临床及实验研究显示: 代谢紊乱与微血管损害在糖尿病周围神经病变中起着重要作用, 同时认为神经营养因子、免疫、遗传因素等也有一定的作用 。
3、糖尿病周围神经病变的分类
①、远端对称性多神经病变——最常见类型
②、近端运动神经病变
③、局灶性单神经病变(又称单神经病变)
④、非对称性的多发局灶性神经病变
⑤、多发神经根病变
⑥、自主神经病变
4、临床表现:
①、局灶性单神经病变:
起病突然,伴疼痛,主要与营养神经的血管阻塞有关。
累及动眼、外展、面神经等,出现眼睑下垂、复视、斜视。
累及桡神经、股神经、大腿外侧皮神经、腓神经、足跖正中,与外侧神经,出现皮肤疼痛、麻木、感觉减退甚至感觉消失
累及单根神经迷走神经、坐骨神经,可致腰痛、腿痛,胃痉挛、胃疼痛与胃蠕动等功能障碍
②、痛性神经病变
疼痛剧烈(多见于下肢)
除电生理检查可发现异常外,无阳性体征
周围感觉神经病变
共济失调、走路不稳如踩棉花样
四肢远端有蚁行感,或手套、袜套样感觉
周围运动神经病变
导致手指、足趾间小肌群萎缩无力
③、远端对称性多神经病变
起病潜伏、缓慢,在糖尿病确诊一年内就可以发生,因累及多个系统故临床表现多种多样 。
心血管系统自主神经病变:心率 、血压
消化系统自主神经病变
泌尿生殖系统自主神经病变
汗腺与周围血管
瞳孔
对代谢的影响
④、糖尿病性自主神经病变
神经性膀胱
鼓励病人定时排尿
按摩下腹局部帮助排尿
必要时导尿或行耻骨上膀胱造瘘
⑤、胃肠神经系统病变
胃轻瘫 :少食多餐并联合药物治疗,可应用吗丁啉、胃复安、莫沙比利、红霉素 等促胃肠动力药,改善胃肠动力。
腹泻或便秘可以对症治疗
⑥、体位性低血压
去除潜在的可逆性病因
应缓慢起立,避免突然改变体位;穿弹力袜
严重者可用氢化可的松(0.1~0.5mg/d)
拟交感神经药物,如α-肾上腺素能受体激动剂、麻黄素、
伪麻黄碱等。
(五)、糖尿病周围血管疾病
1、PAD定义:周围动脉粥样硬化导致动脉窄,甚至发生闭塞,使远端组织出现相应缺血痉挛或坏死。
2、PAD分类:下肢动脉硬化症、颈动脉硬化症、肾动脉硬化症、肠系膜动脉硬化症等
3、早期发现各种临床表现:
①、脚发凉、怕冷,皮肤苍白或青紫、水肿等症状。
②、小腿抽筋、疼痛,疼痛在行走时加重。
③、出现伤口时,经久难愈。
4、相关的临床检查:
①、足部血管搏动的触诊
②、非创伤性血管检查
③、创伤性血管检查
5、危害
①、糖尿病下肢截肢的危险性是非糖尿病病人的10-15倍;
②、发病年龄更早、病情更严重、病变更广泛、预后更差;
③、常累及股深动脉及胫前动脉等中小动脉;
④、有动脉中层钙化的占41.5%;
⑤、有内膜钙化的占29.3%
6、临床表现
①、主要由于肢体局部血供不足所致
②、早期无明显临床症状
③、表现各异:血管闭塞水平、程度、部位、侧支循环建立情况
④、症状:间歇性跛行、休息痛
⑤、体征:足部冰冷、无脉症、肢体抬高时肢端变白或发红、皮肤变薄、坏疽、难治性溃疡等。
⑥、休息痛:相应血管狭窄≥75%,夜间足部肌肉深部疼痛,肢体抬高加重,双足下垂位或走路可减轻症状。
7、治疗目的
①、预防全身动脉粥样硬化疾病的进展
②、预防发生心血管事件
③、预防截肢或降低截肢平面
④、改善间歇性跛行患者的功能状态
8、内科治疗
①、危险因素的控制——戒烟、减体重 (BMI﹤25 )、控制血糖、血压、血脂、血粘异常
②、指导患者康复运动锻炼:非介入性治疗中最有效的方法,运动康复锻炼至少需要3-6个月
③、药物治疗——抗血小板治疗、血管扩张药物、抗凝治疗(定期、长程)
④、介入治疗/外科手术治疗——缺血严重而内科治疗无效者
9、外科治疗
①、球囊扩张
②、支架植入术
③、血管搭桥术
④、截肢
(六)、糖尿病足
1、糖尿病足流行病学
①、糖尿病是许多国家截肢首位原因
5~10%糖尿病患者有不同程度足溃疡
1%的糖尿病患者截肢
糖尿病患者的截肢率是非糖尿病患者的15倍
②、美国每年糖尿病的医疗中三分之一花在糖尿病足病的治疗上
③、截肢的医疗费用更高。美国平均费用为25000,瑞典43000美元
2、足溃疡和坏疽的高危因素
①、神经病变:感觉、运动、自主
②、保护性感觉缺失
③、周围血管病变
④、以往有足溃疡史
⑤、足畸形,如鹰爪足、Charcot足
⑥、胼胝
⑦、失明或视力严重减退
⑧、合并肾脏病变,特别是慢性肾功能衰竭
⑨、老年人,尤其是独立生活者
⑩、不能观察自己足的患者
⑾、糖尿病知识缺乏
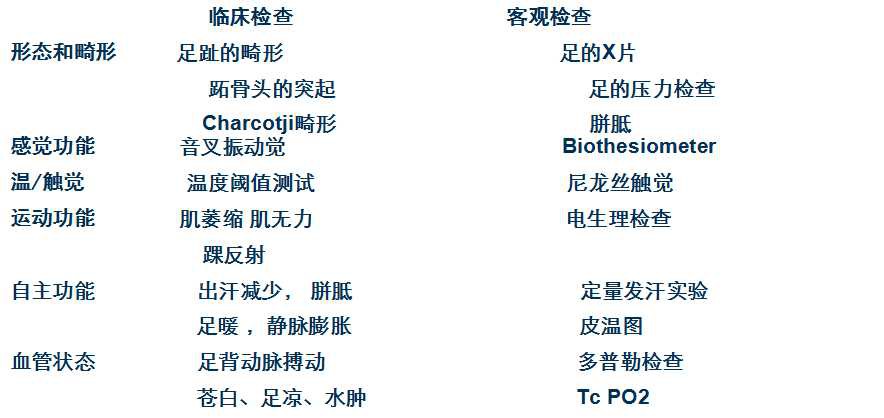
3、糖尿病足病变的有关检查
4、糖尿病足的治疗
①、严格控制血糖、血压、调脂
②、戒烟
③、改善周围血管循环药物的应用
④、营养神经药物——弥可保、腺苷钴胺、奥力保
5、糖尿病足溃疡的处理
①、仔细检查双足:典型的溃疡发生于足的压力承受点,特别是足跟和跖骨头。溃疡的周围为胼胝 。
②、适当的治疗,90%的溃疡可以愈合:
处理的关键是减轻原发病造成的压力;溃疡的处理主张湿敷,有利于肉芽形成; 难以治愈的足溃疡,可采用一些生物制剂或生长因子类物质。
③、足溃疡愈合后,患者仍处于再发生溃疡的危险中。应加强教育,教会患者如何保护足,学会选择适合自己的鞋袜,定期看足医等。
6、糖尿病足的教育要点
①、每天检查双足,特别是足趾间
②、定期洗足,水温合适,低于37℃
③、不宜用热水袋、电热器等物品直接保暖足;
④、避免赤足
⑤、不穿过紧或毛边的袜子或鞋;
⑥、对干燥的皮肤可以用油膏类护肤品
⑦、专业人员修剪胼胝或过度角化的组织;
小结
①、糖尿病慢性并发症致死致残率高,尽早及长期维持血糖达标可降低并发症风险,减少经济负担
②、糖尿病慢性并发症包括大血管、微血管并发症和糖尿病足,其中:脑中风是我国糖尿病患者最常见的心脑血管疾病
③、50岁以上糖尿病患者在运动时出现下肢不适或功能下降需筛查糖尿病下肢血管病变
④、糖尿病患者每年需进行眼科检查、尿微量白蛋白检测和神经病变筛查,以排除糖尿病视网膜病变、早期糖尿病肾病和糖尿病神经病变
⑤、全面综合治疗,尽早及长期维持血糖达标,定期检查,是防治糖尿病慢性并发症最重要处理对策。
二、糖尿病相关急性并发症及其防治
1、1999年WHO糖尿病分型
I、1型糖尿病 A.免疫性 B.特发性
II、2型糖尿病
III、其他特异型
A. 细胞功能基因缺陷
B. 胰岛素作用的基因异常
C. 胰腺外分泌疾病
D. 内分泌疾病
E. 药物或化学制剂所致的糖尿病
F. 感染
G. 非常见的免疫介导的糖尿病
H. 并有糖尿病的其他遗传综合征
IV、妊娠糖尿病
1型、2型糖尿病是终身疾病
2、糖尿病的诊断标准

3、WHO血糖指标图示

4、糖尿病的危害
糖尿病所带来的高血糖及代谢紊乱可危害全身,可引起脑中风、眼底病变、皮肤瘙痒、牙龈炎、心肌梗塞、肺结核,胃轻瘫,糖尿病肾病,糖尿病神经病变,男性的勃起功能障碍,骨质疏松,糖尿病足及感染。为了减轻糖尿病对身体的损害,我们要积极治疗糖尿病。
多位糖尿病领域知名专家通过对1993年和2004年《中国卫生统计年鉴》及国家卫生服务11年间调查数据的分析,发现糖尿病直接医疗费超过了同期GDP以及全国卫生总费用的年均增长速度,达19.90%,在所有被调查的慢性疾病中居第2位。其中,糖尿病相关医疗费的81%是用来治疗各种并发症。
可见,避免并发症发生发展至关重要,采取有效措施积极防控糖尿病引起的并发症将极大地减轻国家医疗财政负担,因此有重要意义。
5、糖尿病治疗目标:
A远期目标:
预防慢性并发症,提高患者生活质量,延长寿命
B近期目标:
全面降糖,防止急性并发症
6、糖尿病急性并发症
糖尿病酮症酸中毒
糖尿病非酮症性高渗综合征
乳酸性酸中毒
糖尿病低血糖
(一)、糖尿病酮症酸中毒~最常见的急性并发症
1、主要发生在
1型糖尿病:在胰岛素剂量不足和感染等应激情况下可发生。
2型糖尿病:在高血糖和应激情况下可发生酮症(尿酮体阳性),发生酮症酸中毒的机会较少。
2、糖尿病酮症酸中毒的危害
死亡率:2%-10%
主要相关因素:年龄、昏迷、休克、治疗水平
3、常见诱因
A、感染
B、胰岛素治疗中断或不适当减量
D、急性心肌梗死、脑血管意外
E、少数患者无明显诱因
4、临床表现
A、早期糖尿病加重症状:多尿、多饮、烦渴、乏力和疲倦
B、酮体堆积引起消化道症状:食欲减退、恶心、呕吐、腹痛和消化道出血等
C、酸中毒的表现:呼吸深快,可有酮味(烂苹果味)
D、失水的表现:尿量减少、皮肤干燥和弹性差、眼球下 陷、心率加快,脉搏细速和血压下降甚至休克等
E意识障碍的表现:头晕、头痛、萎靡、烦躁、嗜睡、昏睡或昏迷
F诱发病和并发症的表现
5、实验室检查
A、尿糖强阳性
B、血糖明显升高
C、尿酮阳性
D、血酮升高
E、血pH降低
F、HCO3-降低
G、CO2CP降低
H、BE下降
I、阴离子间隙明显升高
6、诊断线索:
A、糖尿病患者出现近期出现“三多一少”症状明显加重
B、糖尿病患者出现食欲减退、恶心、呕吐等消化道症状
C、糖尿病患者血糖明显升高者
D、糖尿病患者存在应激情况(如严重感染,急性心梗,脑血管意外等)
E、原因不明的脱水、酸中毒、休克、昏迷的患者
| 关于我们 | 免责声明 | 版权申明 | 隐私政策 | 推广服务 | 网站地图 | 联系我们 |
| 本站内容仅供参考,不能作为诊断及医疗的依据,它不能代替您的医生或其他医务人员的建议。 |
| Copyright © 2001-2021 59120.COM Inc. All Rights Reserved. |
| 中健网 版权所有 未经授权请勿复制及建立镜像 |